Bandscheibenvorfall HWS, BWS oder LWS - Behandlung in München
Sie suchen einen erfahrenen Arzt, der Ihren Bandscheibenvorfall gezielt und mit schonenden Verfahren lindern kann? Hier finden Sie Informationen und Kontakt zu Dr. Jonas Putzhammer.
Was ist ein Bandscheibenvorfall?
Bandscheibenvorfall (BSV) oder auch Diskusprolaps: Austritt des weichen Kerns einer Bandscheibe aus deren Faserring. Werden durch das ausgetretene Gewebe Nerven gequetscht, fühlt der Patient Rückenschmerz, Sensibilitätsstörungen und manchmal Muskellähmungen. Die Vorstufe des Vorfalls ist eine durch Risse bedingte Vorwölbung des Faserrings. Man nennt das Bandscheibenprotrusion.
Nach dem Lesen dieses Artikels wissen Sie:
- Welche Arten von Bandscheibenvorfällen es gibt
- Welche Symptome dadurch verursacht werden
- Was einen Bandscheibenvorfall auslöst
- Wann Sie zum Arzt sollten
- Wie die Diagnose gestellt wird
- Wie die Erkrankung allgemein behandelt werden kann
- Welche Therapiemöglichkeiten ich Ihnen empfehle
- Wie Sie selbst einem Bandscheibenvorfall vorbeugen können
Welche Arten von Bandscheibenvorfällen gibt es?
Bandscheibenvorfälle werden nach ihrer Lokalisation eingeteilt:
- Bei ca. 60% der Patienten ist die Lendenwirbelsäule oder LWS betroffen, da diese das gesamte Gewicht des Rumpfes trägt. Dadurch ist sie der höchsten Belastung ausgesetzt.
- Ca. 35% Patienten betreffen die Halswirbelsäule, HWS.
- Nur ca. 2% der Fälle betreffen die Brustwirbelsäule (BWS).
Wie sind die Symptome eines Bandscheibenvorfalls?
Je nach Lokalisation führt der Bandscheibenvorfall zu ganz verschiedenen Beschwerden:
1. Schmerzen
- Moderate bis starke Rückenschmerzen welche in Ruhe auftreten.
- Sehr starke einschießende und stechende Schmerzen die durch Bewegungen hervorgerufen werden.
- Schmerzausstrahlung die in Arme bei Bandscheibenvorfällen der Halswirbelsäule.
- Symptome entlang der Rippenverläufe, wenn die Bandscheiben der Brustwirbelsäule betroffen sind.
- Verkrampfungen im unteren Rücken mit Ausstrahlung in die Beine bei Bandscheibenvorfällen der Lendenwirbelsäule.
- Schmerzbedingte Schonhaltung im Liegen, z.B. mit um 90° gebeugten Hüften und Knien.
2. Sensibilitätsstörungen
- Kribbeln oder Taubheitsgefühl in den Händen und Füßen.
3. Kraftminderung
- Schwäche oder Kraftlosigkeit in einzelnen Muskelgruppen.
Bei sehr ausgeprägten Bandscheibenvorfällen im Bereich der Lendenwirbelsäule (LWS) wird das Rückenmark stark komprimiert. Dies führt zu Gefühlsstörungen an der Innenseite der Oberschenkel und in der Region um den After, sowie zu Urin- und Stuhlinkontinenz.
Erkrankungen mit ähnlichen Symptomen
- Unspezifischer Kreuzschmerz
- Degenerative Veränderungen, Wirbelgelenkarthrose
- Frakturen von Wirbelkörpern, z.B. bei Osteoporose
- Verletzungen von peripheren Nerven, z.B. bei Knochenbrüchen des Unterschenkels
- Entzündungen im Bereich der Wirbelsäule, z.B. Spondylodiszitis (Entzündung der Bandscheibe und der angrenzenden Wirbelkörpern)
Was löst einen Prolaps eines Discus vertebralis aus?
Anatomie
Die Bandscheiben befinden sich zwischen unseren Wirbelkörpern. Sie sind vergleichbar mit einem Gelkissen und dienen als Stoßdämpfer, um Erschütterungen der Wirbelsäule abzufedern. Der positive Effekt ist, dass sich die Abnutzung der Wirbelkörper so verringert.
Aufgebaut sind die Bandscheiben aus zwei Teilen: einem festen äußeren Faserring (Anulus fibrosus) und einem weichen, gelartigen inneren Kern (Nucleus pulposus). Dieser Aufbau ist bei jedem Patient identisch und gewährleistet, dass sich die Bandscheiben je nach Biegung der Wirbelsäule an die Bewegungen der Wirbelkörper anpassen.
Bandscheibendegeneration
Schon ab dem 20. Lebensjahr bilden sich bei jedem Patienten die Gefäße, welche nähstoffreiches Blut zu den Bandscheiben leiten, zurück. Durch die schlechtere Versorgung ändert der Faserring seine Struktur. Er wird anfälliger für Verletzungen und es entstehen kleine Einrisse. Der weiche Kern dringt nun durch Druckbelastung in diese Risse ein und wölbt die Bandscheibe vor – dies nennt man Bandscheibenprotrusion. Bei weiterer Belastung tritt der Kern aus dem Faserring heraus und es kommt zum Bandscheibenvorfall.
Bandscheibenvorfälle treten am häufigsten im Alter zwischen 30 und 50 Jahren auf. Hier ist die Bandscheibe besonders anfällig für Verletzungen und gleichzeitig die Belastung im Alltag, und durch den Beruf hoch. Ab dem 50. Lebensjahr sind Bandscheibenvorfälle wieder seltener. Dann beginnt nämlich der weiche Kern zu schrumpfen und sein Druck nach außen nimmt ab.
Nervenkompression
Jeweils zwischen zwei Wirbeln treten nach rechts und links Nerven aus dem Rückenmark aus. Diese ziehen zu Armen und Beinen, steuern dort Muskeln und empfangen Tast- und Schmerzsignale aus abgegrenzten Hautbereichen den sogenannten Dermatomen. Kommt es zu einem Austreten des weichen Kernes einer Bandscheibe, werden die Rückenmarksnerven komprimiert. In Folge ist die Signalweiterleitung gestört, die Muskeln werden schwach und es kommt zu Missempfindungen wie Kribbeln oder Taubheit auf der Haut.
Erschwerend kommt hinzu, dass gleichzeitig eine Entzündungsreaktion ausgelöst wird, so dass die Nerven anschwellen und die Kompression weiter zunimmt.
Nicht jeder Bandscheibenschaden verursacht Beschwerden. Viele Patienten bleiben symptomlos und werden zufällig im Rahmen einer Kernspin oder CT-Untersuchung entdeckt.
Risikofaktoren
Eine schleichende Abnutzung durch das bloße Altern findet bei jedem Patient statt. Es gibt aber auch Risikofaktoren, die den Verschleiß begünstigen:
- Bewegungsmangel
- Starkes Übergewicht des Patienten
- Degenerative Veränderungen der Wirbelsäule, z.B. Wirbelgelenkarthrose
- Verletzungen, z.B. bei Autounfällen (führen eher zu Vorfällen im Bereich der Halswirbelsäule, da hier die Beweglichkeit am größten ist)
- Übermäßiger Sport mit Erschütterungen der Wirbelsäule, z.B. Kontaktsportarten oder Leistungsturnen
- Schwere körperliche Arbeit und Heben schwerer Gegenstände
- Fehlstellungen der Wirbelsäule, z.B. Skoliose oder Hohlkreuz
Wann sollte der Patient zum Arzt in München gehen?
- Nach 1-2 Wochen bei lokalen Rückenschmerzen ohne Ausstrahlung
- Innerhalb weniger Tage bei Schmerzausstrahlung sowie leichter Taubheit in den Armen oder Beinen
- Sofort bei starker Taubheit in den Armen / Beinen oder Muskellähmungen
- Sofort bei hinzukommenden Blasenentleerungs- oder Stuhlgangsproblemen
- Sofort bei nachlassenden Schmerzen mit zunehmenden Muskellähmungen (Zeichen für schwere Nervenschäden)
Wie stellt der Arzt die Diagnose?
Zunächst werden im Gespräch mit dem Patient die Symptome erfragt, also Schmerzen, Hautkribbeln, Taubheitsgefühl und Muskelschwächen. In der körperlichen Untersuchung prüft der Arzt Kraft und Reflexe verschiedener Muskeln. Er findet heraus wo genau sich die Schmerzen sowie die Missempfindungen der Haut befinden. Mit diesen Befunden lässt sich bereits die Lokalisation eines Bandscheibenvorfalls eingrenzen.
Meist wird daraufhin eine Kernspin-Untersuchung durchgeführt, in der Bandscheibendegenerationen, -vorwölbungen und -vorfälle genau beurteilt werden.
Wie werden Bandscheibenvorfälle allgemein behandelt?
Behandlung: Drohen keine gefährlichen Nervenschäden, ist eine konservative Therapie die erste Wahl. Hierbei werden verschiedene Behandlungen kombiniert:
- Medikamentöse Schmerztherapie: Erster Schritt ist eine effektive Schmerztherapie, wenn nötig auch mit starken Schmerzmitteln wie z.B. Morphium. Entzündungshemmende Medikamente wie Ibuprofen wirken der entzündlichen Schwellung entgegen. Nebenbei werden dadurch auch schmerzbedingte Muskelverspannungen gelöst.
- Periradikuläre Therapie: Eine weitere Möglichkeit der Schmerzreduktion ist das Spritzen von Kortison (wirkt entzündungshemmend) und einem lokalen Betäubungsmittel direkt an den betroffenen Nerv.
- Physiotherapie und Bewegung: Sind die Schmerzen unter Kontrolle, sollten unbedingt die täglichen Aktivitäten wieder aufgenommen werden. Bewegung trägt maßgeblich zur Schmerzreduktion bei. Zusätzlich werden durch Wärme und Massagen Verspannungen gelöst und mittels Krankengymnastik die stabilisierende Rückenmuskulatur gestärkt.
- Operative Versorgung in der Klinik: Treten Blasenentleerungs- oder Stuhlgangsprobleme auf, oder nehmen die Muskellähmungen immer weiter zu, muss operiert werden. Nur so können bleibende Nervenschädigungen verhindert werden. Diese Operation wird von Fachärzten der Orthopädie (Wirbelsäulenspezielist) oder von Fachärzten der Neurochirurgie durchgeführt. Es existieren verschiedene Verfahren:
- Mikrochirurgische Operation: Über einen kleinen Hautschnitt wird mittels Operationsmikroskop das störende Bandscheibengewebe entfernt.
- Perkutane („durch die Haut“) Operation: Durch eine dünne Sonde werden kleine Instrumente in den Bereich des Bandscheibenvorfalls vorgeschoben, mit denen der ausgetretene Kern entfernt wird.
- Offene Operation: Eine offene Operation wird meist nur im Notfall, z.B. bei zusätzlichen Wirbelbrüchen durchgeführt. Da die Wirbelsäule hier freigelegt wird, ist gleichzeitig auch die Stabilisierung der Wirbelsäule durch Verschraubung möglich.
Ergebnis
In großen Untersuchungen konnten auf lange Sicht keine Unterschiede zwischen konservativer und operativer Behandlung festgestellt werden. Eine Operation führt zwar zu einer schnellen Beschwerdelinderung, bringt jedoch auf Dauer keine Vorteile mit sich. Außerdem drohen bei Operationen verschiedene Komplikationen, z.B. kann die Narbenbildung zu einer erneuten Nervenkompression führen (Postnukleotomie-Syndrom).
Welche Therapieoptionen biete ich Patienten in meiner Praxis in München an?
Ich bin davon überzeugt, dass dem Patient ein operative Therapien und eine Behandlung in der Klinik durch intensive, konservative Schmerztherapie fast immer erspart werden kann. Dazu ist eine sorgfältige Befunderhebung, mit konsequenter manueller Therapie sowie das Erlernen und Ausführen von regelmäßigen Eigenübungen notwendig.
Wie können Sie einem Bandscheibenvorfall vorbeugen?
- Gewicht normalisieren: Da Übergewicht die Wirbelsäule und Bandscheiben stark belastet, sollten Patienten Ihr Gewicht langsam über 3 bis 6 Monate reduzieren.
- Körperliche Aktivität: Der Aufbau der stabilisierenden Rückenmuskulatur entlastet die Wirbelsäule. Sportarten mit sanften Bewegungen und wenig Stoßbelastungen sind dabei am besten. Dazu gehört z.B. das Rückenschwimmen, Nordic Walking und Skilanglauf. Auch im Fitnessstudio können die Rückenmuskeln gezielt trainiert werden.
- Ballsportarten wie Volley-, Hand- und Fußball und genauso Tennis, Squash und Badminton sind tabu: Bei allen diesen Sportarten belasten abrupte Stopp- und Drehbewegungen die Wirbelsäule.
- Rückenschonendes Verhalten: Sorgen Sie für bessere Ergonomie am Arbeitsplatz mit einem geeigneten Bürostuhl und der korrekten Haltung am Schreibtisch. Dazu gehört ein gerader Nacken und die Ausrichtung der Bildschirmoberkante auf Augenhöhe. Daneben sollten die Oberschenkel leicht abfallen und die Füße nebeneinander flach auf den Boden stehen.
- Ergonomisches Heben: Schwere Lasten im Alltag oder beim Muskeltraining sollten aus der Hocke mit geradem Rücken angehoben und nah am Körper gehalten werden. Eltern sollten ihre Kinder ab einem gewissen Alter und Gewicht nicht mehr über längere Zeit tragen. Vor allem das Absetzen auf einer Hüfte schadet durch die einseitige Belastung den Bandscheiben.
- Richtig liegen: Damit sich die Bandscheiben in der Nacht regenerieren können ist eine korrekte Schlafposition entscheidend. Ein Nacken- oder Seitenschläferkissen sowie eine nicht zu harte Matratze kann unterstützen.
Jetzt anrufen und kurzfristigen Behandlungstermin in München vereinbaren
Die richtige Therapie für Ihr Problem mit der Wirbelsäule
Es gibt unzählige Möglichkeiten Ihre Wirbelsäule zu stärken, Ihre Beweglichkeit zu verbessern, und Ihre Schmerzen ohne OP zu lindern. Jeder Patient zeigt ein individuelles Bild, dem man geduldig auf den Grund gehen muss.

Die richtige Therapie für Ihre Gelenkschmerzen
Jedes menschliche Gelenk unterscheidet sich in Funktion und Anatomie. Jeder Patient braucht eine ausführliche Diagnostik und eine individuelle Therapie.
Behandlungsmethoden

Chiropraktik
Ein Chiropraktiker nutzt vor allem Techniken, bei denen er seine Hände einsetzt, um Gelenke oder Körperpartien zu mobilisieren, die eine schmerzhafte Bewegungseinschränkung aufweisen.
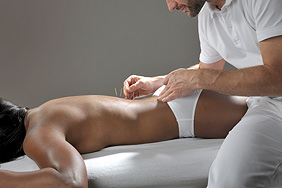
Akupunktur
In der Traditionellen Chinesischen Medizin basiert Akupunktur auf der Annahme, dass Kanäle lebenswichtiger Energie in regelmäßigen Mustern im Inneren des Körpers und über dessen Oberfläche verlaufen.
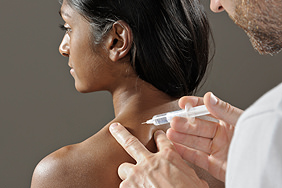
Neuraltherapie
Die Neuraltherapie ist eine Injektionstherapie, bei der mit einem Lokalanästhetikum die körpereigenen Selbstheilungskräfte anregt werden, um akute und chronische Krankheiten zu behandeln.

Atlastherapie
Eine Funktionsstörung des Atlas kann vielschichtig sein. Am häufigsten ist eine Atlasblockierung. Sie geht mit einer eingeschränkten Beweglichkeit, sowie einer erhöhten Muskelspannung einher.
Kontaktadresse
Dr. med. Jonas Putzhammer
Hansastraße 27e | 81373 München
Telefon: 089 / 620 21 99 - 0 | E-Mail: nfjnsptzhmmrd
